La retinopatia diabetica, una malattia oculare progressiva e purtroppo una delle principali cause di cecità, può essere riconosciuta grazie alla luce blu che può essere utilizzata per sondare le profondità dell’occhio e scoprirne le aree: a dichiararlo è stato un team di ricerca della Tokyo Medical and Dental University (TMDU) che ha sviluppato una tecnica di imaging completa e non invasiva.(1)
La ricerca è stata pubblicata sulla rivista scientifica ‘Asia-Pacific Journal of Ophthalmology.
Tecnica di imaging con luce blu per identificare la retinopatia diabetica: ecco come funziona
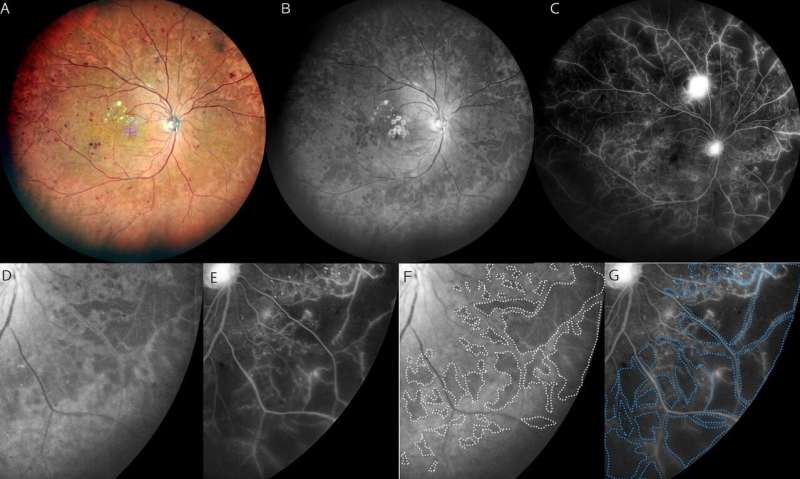
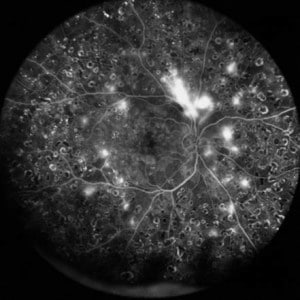
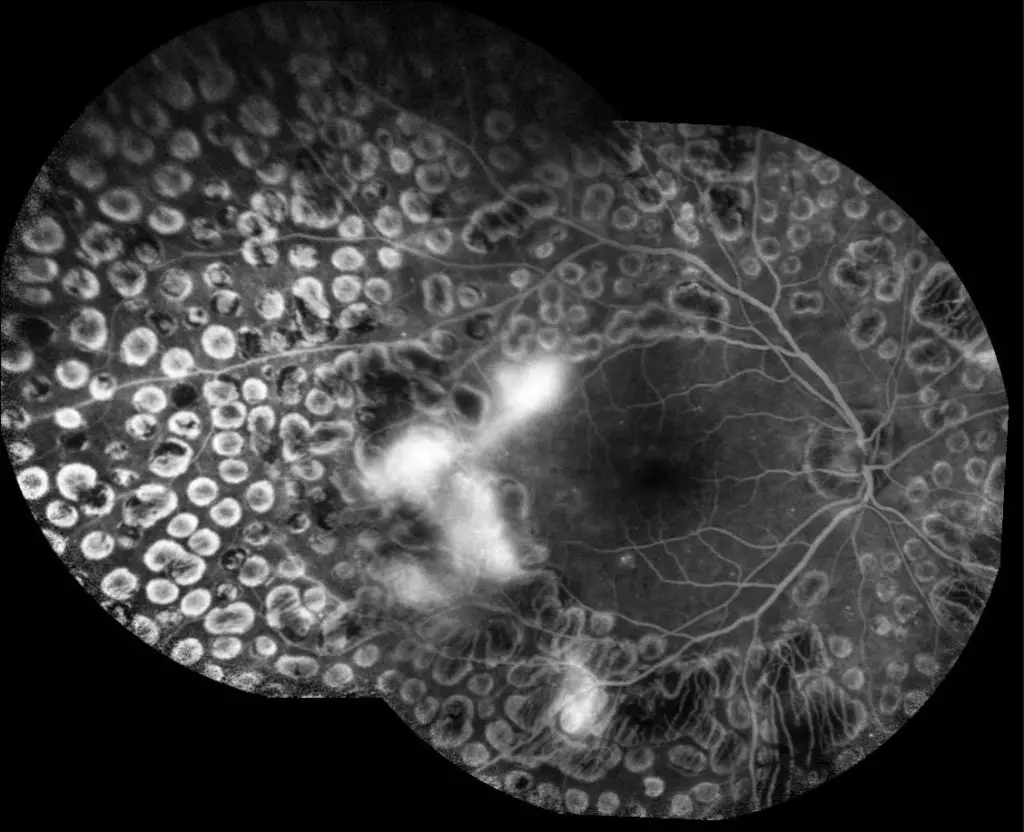
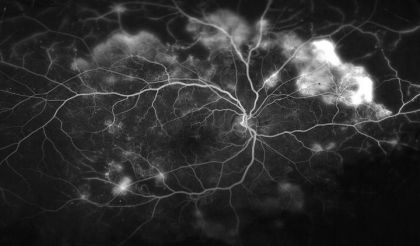
I ricercatori della Tokyo Medical and Dental University (TMDU) hanno rivelato che le immagini blu ottenute dall’oftalmoscopia laser a scansione widefield multicolore (SLO) possono essere utilizzate per identificare le aree di danno indotto dalla retinopatia diabetica (DR) in una porzione più estesa dell’occhio rispetto ai metodi precedenti.
Gli attuali metodi di imaging dell’occhio includono l’angiografia con fluoresceina, che prevede l’iniezione di colorante nell’occhio. SLO è un approccio non invasivo che non richiede colorante e SLO widefield multicolore rappresenta un avanzamento di questa tecnica in cui i laser rossi, blu e verdi vengono utilizzati per catturare contemporaneamente immagini di un’ampia porzione dell’occhio.
Precedenti ricerche hanno dimostrato che le immagini blu catturate dalla SLO convenzionale possono rivelare aree iporiflettenti nell’occhio indicative di danni associati alla DR. I ricercatori di TMDU hanno cercato di valutare ulteriormente questa scoperta utilizzando l’SLO widefield.
Durante questa ricerca, gli esperti hanno confrontato le immagini SLO blu widefield e le immagini angiografiche con fluoresceina scattate in persone con diabete. In alcuni soggetti con DR è stata valutata anche la morfologia della retina.
“Abbiamo scoperto che le aree iporiflettenti nelle immagini SLO a campo largo blu sembravano corrispondere alle aree di ischemia nelle immagini dell’angiogramma con fluoresceina dei pazienti con DR”, spiega Kyoko Ohno-Matsui, autore senior. “Siamo stati lieti di scoprire che il tasso di concordanza era alto”.
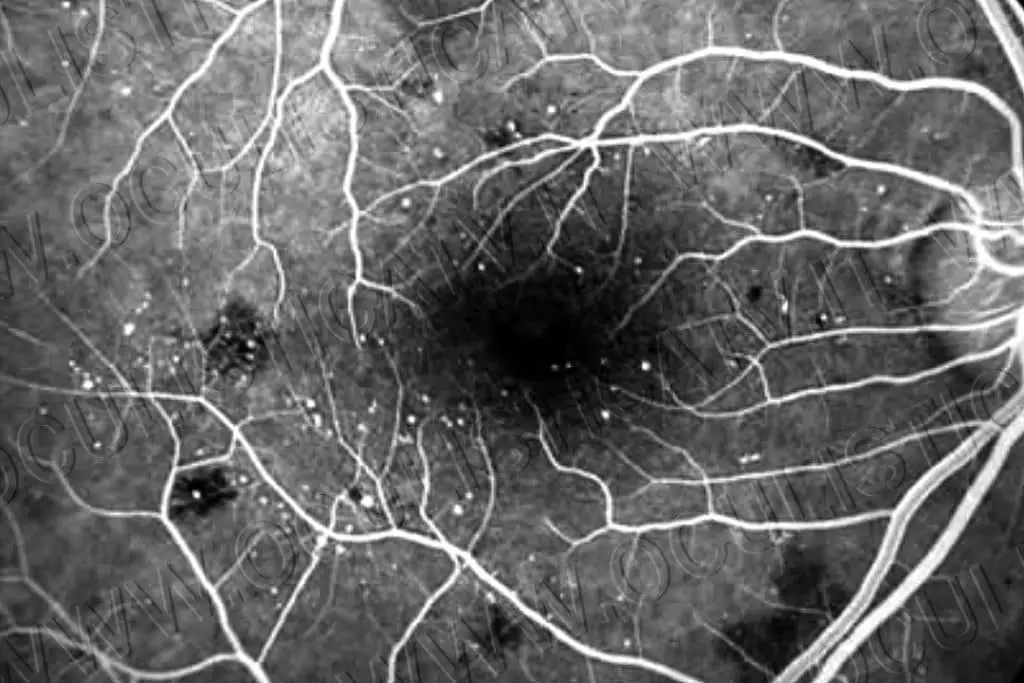
Un’ulteriore valutazione delle immagini dei pazienti ha mostrato che le aree ischemiche, cioè le aree di flusso sanguigno ridotto, sembravano corrispondere a parti della retina che erano sottili e parzialmente disorganizzate.
“È possibile che la lunghezza d’onda blu della luce possa passare più facilmente attraverso queste aree assottigliate della retina, che si presentano come aree iporiflettenti nelle immagini SLO”, afferma Horie.
Questo studio conferma l’utilità del blue widefield SLO come strumento semplice e non invasivo per il rilevamento del danno oculare associato alla DR. Questa tecnica può servire come mezzo importante per lo screening e il monitoraggio della progressione della malattia nei soggetti con DR.
Che cos’è la retinopatia diabetica?
La retinopatia diabetica è una complicanza del diabete , causata da alti livelli di zucchero nel sangue che danneggiano la parte posteriore dell’occhio (retina). Può causare cecità se non diagnosticata e non trattata. Tuttavia, di solito ci vogliono diversi anni prima che la retinopatia diabetica raggiunga uno stadio in cui potrebbe minacciare la vista.
Per ridurre al minimo il rischio che ciò accada, le persone con diabete dovrebbero:
- assicurarsi che controllino i livelli di zucchero nel sangue, la pressione sanguigna e il colesterolo;
- partecipare agli appuntamenti di screening degli occhi per diabetici: lo screening annuale è offerto a tutte le persone con diabete di età pari o superiore a 12 anni per rilevare e trattare tempestivamente eventuali problemi.
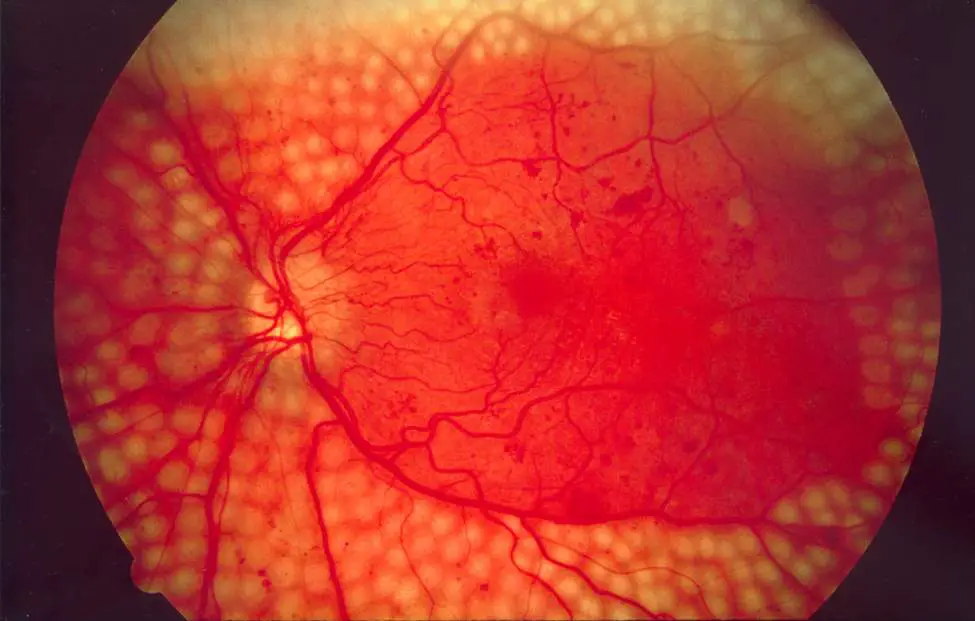
La retina è lo strato di cellule fotosensibili nella parte posteriore dell’occhio che converte la luce in segnali elettrici che vengono inviati al cervello che li trasforma nelle immagini che noi vediamo. Essa ha bisogno di un costante apporto di sangue, che riceve attraverso una rete di minuscoli vasi sanguigni. Nel tempo, un livello di zucchero nel sangue costantemente alto può danneggiare questi vasi sanguigni in 3 fasi principali:
- Retinopatia di fondo: si sviluppano piccoli rigonfiamenti nei vasi sanguigni, che possono sanguinare leggermente ma di solito non influenzano la vista;
- Retinopatia pre-proliferativa: alterazioni più gravi e diffuse colpiscono i vasi sanguigni, incluso un sanguinamento più significativo nell’occhio;
- Retinopatia proliferativa: tessuto cicatriziale e nuovi vasi sanguigni, che sono deboli e sanguinano facilmente, si sviluppano sulla retina, questo può causare una certa perdita della vista.
È importante sottolineare che se un problema agli occhi viene rilevato precocemente, i cambiamenti dello stile di vita e/o il trattamento possono impedirne il peggioramento.
Chiunque abbia il diabete di tipo 1 o il diabete di tipo 2 è potenzialmente a rischio di sviluppare retinopatia diabetica. Il rischio è maggiore se:
Il soggetto interessato ha il diabete da molto tempo;
- Il soggetto interessato ha un livello di zucchero nel sangue (glicemia) persistentemente alto ;
- Il soggetto interessato soffre di pressione alta;
- Il soggetto interessato ha il colesterolo alto;
- Si tratta di una donna potenzialmente incinta;
- Si tratta di individui di origini asiatiche o afro-caraibiche;
Per quanto riguarda i sintomi, la retinopatia diabetica nelle prime fasi non tende ad avere sintomi evidenti fino a quando non si trova ad uno stadio più avanzato. Tuttavia, i primi segni della condizione possono essere rilevati scattando fotografie degli occhi durante screening oculistico per diabetici. In linea di massima, bisogna prestare attenzione se:
- Visione in graduale peggioramento;
- Perdita improvvisa della vista;
- Forme fluttuanti nel tuo campo visivo;
- Visione offuscata o irregolare;
- Dolore agli occhi o arrossamento.
Questi sintomi non significano che si tratti necessariamente di retinopatia diabetica, ma è importante farli controllare. Non aspettare fino ad un eventuale prossimo appuntamento per lo screening. Tutti i diabetici di età pari o superiore a 12 anni sono invitati a sottoporsi a screening oculistico una volta all’anno.
Lo screening è offerto perché:
La retinopatia diabetica non tende a causare alcun sintomo nelle fasi iniziali;
La condizione può causare cecità permanente se non diagnosticata e trattata tempestivamente;
Lo screening può rilevare problemi agli occhi prima che inizino a influenzare la vista;
Se i problemi vengono individuati precocemente, il trattamento può aiutare a prevenire o ridurre la perdita della vista.
Il test di screening prevede l’esame della parte posteriore degli occhi e lo scatto di fotografie. A seconda del risultato, potrebbe essere consigliato di tornare per un altro appuntamento un anno dopo, partecipare a appuntamenti più regolari o discutere le opzioni di trattamento con uno specialista. Il trattamento per la retinopatia diabetica infatti è necessario solo se lo screening rileva problemi significativi che indicano che la tua vista è a rischio.
I principali trattamenti per la retinopatia diabetica più avanzata sono: trattamento laser; iniezioni di farmaci negli occhi; un’operazione per rimuovere sangue o tessuto cicatriziale dagli occhi.
Essendo una patologia legata al diabete, Si stima che circa 72 milioni della popolazione adulta mondiale (circa l’8,2%) abbia il diabete e che circa un quinto di tutti gli adulti con diabete viva nel sud-est asiatico. In India, circa 65 milioni di persone hanno il diabete. Con l’aumento della prevalenza globale del diabete, aumenterà anche il numero di persone con complicanze legate al diabete, come la DR; è probabile che quasi un terzo di loro svilupperà questa complicazione.
L’International Diabetes Federation (IDF) ha stimato che la popolazione mondiale con diabete mellito (DM) è di 463 milioni nel 2019 e arriverà a 700 milioni nel 2045. La retinopatia diabetica rimane una complicanza comune del DM e una delle principali cause di cecità prevenibile nella popolazione attiva adulta.
A livello globale, il numero di persone con DR è aumentato da 126,6 milioni nel 2010 sino ad arrivare a 191,0 milioni entro il 2030 e si stima che il numero con retinopatia diabetica minacciosa per la vista (VTDR), aumenterà da 37,3 milioni a 56,3 milioni, se non si interviene tempestivamente. Nonostante le crescenti prove che documentino l’efficacia dello screening DR di routine e del trattamento precoce, la DR spesso porta a una scarsa funzionalità visiva e rappresenta la principale causa di cecità nelle popolazioni in età lavorativa.
La DR è stata trascurata nella ricerca e nella pianificazione sanitaria in molti paesi a basso reddito, dove l’accesso a professionisti oculistici qualificati e servizi di assistenza oculistica terziaria può essere inadeguato.