I bambini con diabete di tipo 2 (T2D) hanno un rischio maggiore di sviluppare retinopatia diabetica rispetto a quelli con diabete di tipo 1 (T1D). A dichiararlo in una loro ricerca sono la studiosa Patricia Bai, della Mayo Clinic di Phoenix, insieme ai suoi colleghi.
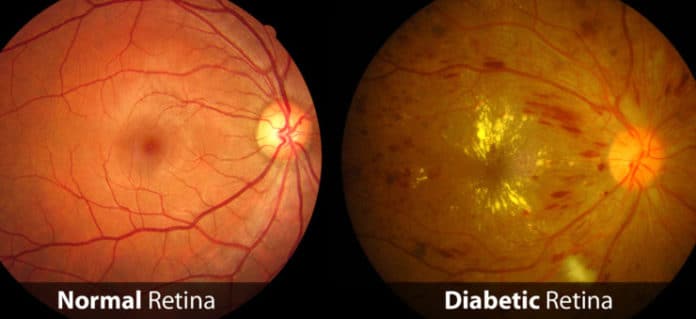
I risultati dello studio sono stati pubblicati sulla rivista scientifica JAMA Ophthalmology.
Retinopatia diabetica nei bambini con diabete T2: ecco cosa dice la ricerca
Il gruppo di studio della Mayo Clinic di Phoenix ha condotto una revisione retrospettiva della cartella clinica basata sulla popolazione che ha coinvolto tutti i residenti della contea di Olmsted, Minnesota, con diagnosi di diabete di età inferiore ai 22 anni dal 1 gennaio 1970 al 31 dicembre , 2019. Il rischio di sviluppare complicanze oculari è stato esaminato nel tempo.
I ricercatori hanno scoperto che il 31,2 per cento dei 461 bambini con diabete di tipo 1 e il 26,6 per cento dei 64 bambini con diabete di tipo 2 avevano complicanze oculari associate al diabete.
Confrontando i bambini con diabete di tipo 2 a quelli con diabete di tipo 1, il rapporto di rischio era 1,88 (intervallo di confidenza al 95% [CI], da 1,13 a 3,12; P = 0,02) per lo sviluppo di qualsiasi retinopatia diabetica (non proliferativa o maggiore), 2,33 (IC al 95%, da 0,99 a 5,50; P = 0,048) per la retinopatia diabetica proliferativa , 1,49 (IC 95%, da 0,46 a 4,89; P = 0,50) per edema maculare diabetico , 2,43 (IC 95%, da 0,54 a 11,07; P = 0,24) per una cataratta visivamente significativa, e 4,06 (IC 95%, 1,34-12,33; P = 0,007) per la necessità di vitrectomia pars plana entro 15 anni dalla diagnosi di diabete.
“La storia naturale dello sviluppo della retinopatia tra i giovani con diagnosi di diabete di tipo 2 può differire da quella nei giovani con diagnosi di diabete di tipo 1, dove i pazienti con diabete di tipo 2 possono essere più suscettibili allo sviluppo di retinopatia rispetto a quelli con diabete di tipo 1“, hanno spiegato gli autori.
La retinopatia diabetica è una complicanza del diabete che colpisce gli occhi. Essa è causata da un danno ai vasi sanguigni del tessuto fotosensibile nella parte posteriore dell’occhio (retina). Nella sua fase iniziale, la retinopatia diabetica potrebbe non causare sintomi o solo lievi problemi alla vista. Ma può portare alla cecità.
La condizione può svilupparsi in chiunque abbia il diabete di tipo 1 o di tipo 2. Più a lungo si convive con il diabete e meno controllato è il livello di zucchero nel sangue, più è probabile che sviluppi questa complicanza oculare.
Inizialmente, potrebbe non verificarsi nessun sintomo. Con l’avanzare della patologia invece, si potrebbero avvertire i primi segnali, quali:
Macchie o stringhe scure che fluttuano (fluttuanti);
Visione offuscata;
Visione fluttuante;
.
Aree scure o vuote nella tua visione;
Perdita della vista.
Un’attenta gestione del diabete è il modo migliore per prevenire la perdita della vista. Se un individuo ha una diagnosi di diabete, è importante che consulti un bravo specialista per un esame oculistico annuale con dilatazione, anche se la sua vista sembra a posto.
Lo sviluppo del diabete durante la gravidanza (diabete gestazionale) o il diabete prima di iniziare una gravidanza può aumentare il rischio di retinopatia diabetica. Se una donna incinta ha diagnosi di diabete o diabete gestazionale, l’oculista potrebbe raccomandare ulteriori esami oculistici durante la gravidanza.
È fondamentale nei casi a rischio rivolgersi immediatamente al proprio oculista se la vista cambia improvvisamente o diventa sfocata, macchiata o annebbiata.
Esistono due tipi di retinopatia diabetica:
Retinopatia diabetica precoce. In questa forma più comune, chiamata retinopatia diabetica non proliferativa (NPDR), i nuovi vasi sanguigni non crescono (proliferano).
Quando si dispone di NPDR , le pareti dei vasi sanguigni della retina si indeboliscono. Piccoli rigonfiamenti sporgono dalle pareti dei vasi più piccoli, a volte perdendo fluido e sangue nella retina. I vasi retinici più grandi possono iniziare a dilatarsi e diventare anche di diametro irregolare. L’NPDR può progredire da lieve a grave man mano che un numero maggiore di vasi sanguigni viene bloccato.
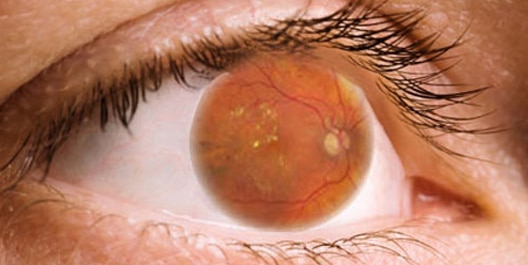
A volte il danno ai vasi sanguigni della retina porta a un accumulo di liquido (edema) nella porzione centrale (macula) della retina. Se l’edema maculare riduce la vista, è necessario un trattamento per prevenire la perdita permanente della vista.
Retinopatia diabetica avanzata. La retinopatia diabetica può evolvere in questo tipo più grave, noto come retinopatia diabetica proliferativa. In questo tipo, i vasi sanguigni danneggiati si chiudono, causando la crescita di nuovi vasi sanguigni anormali nella retina. Questi nuovi vasi sanguigni sono fragili e possono fuoriuscire nella sostanza chiara e gelatinosa che riempie il centro dell’occhio (vitreo).
Alla fine, il tessuto cicatriziale della crescita di nuovi vasi sanguigni può causare il distacco della retina dalla parte posteriore dell’occhio. Se i nuovi vasi sanguigni interferiscono con il normale flusso di fluido dall’occhio, la pressione può accumularsi nel bulbo oculare. Questo accumulo può danneggiare il nervo che trasporta le immagini dall’occhio al cervello (nervo ottico), provocando il glaucoma.
La retinopatia diabetica comporta la crescita di vasi sanguigni anormali nella retina. Le complicazioni possono portare a gravi problemi di vista:
Emorragia del vitreo. I nuovi vasi sanguigni possono sanguinare nella sostanza chiara e gelatinosa che riempie il centro dell’occhio. Se la quantità di sanguinamento è piccola, il paziente potrebbe vedere solo alcune macchie scure (galleggianti). Nei casi più gravi, il sangue può riempire la cavità vitrea e bloccare completamente la vista.
L’emorragia del vitreo di per sé di solito non causa la perdita permanente della vista. Il sangue spesso scompare dall’occhio entro poche settimane o mesi. A meno che la retina non sia danneggiata, la vista tornerà probabilmente alla sua precedente chiarezza.
Distacco della retina. I vasi sanguigni anomali associati alla retinopatia diabetica stimolano la crescita di tessuto cicatriziale, che può allontanare la retina dalla parte posteriore dell’occhio. Ciò può causare macchie fluttuanti nella vista, lampi di luce o grave perdita della vista.
Glaucoma. Nuovi vasi sanguigni possono crescere nella parte anteriore dell’occhio (iride) e interferire con il normale flusso di liquido dall’occhio, causando un aumento della pressione nell’occhio. Questa pressione può danneggiare il nervo che trasporta le immagini dall’occhio al cervello (nervo ottico).
Cecità. La retinopatia diabetica, l’edema maculare, il glaucoma o una combinazione di queste condizioni possono portare alla completa perdita della vista, soprattutto se le condizioni sono mal gestite.
Non è sempre possibile prevenire la retinopatia diabetica. Tuttavia, esami oculistici regolari, un buon controllo della glicemia e della pressione sanguigna e un intervento precoce per i problemi alla vista possono aiutare a prevenire una grave perdita della vista. Si può ridurre il rischio di incorrere nella patologia:
Gestendo il diabete. Seguire un’alimentazione sana e praticare attività fisica deve diventare parte della routine quotidiana, per esempio svolgere almeno 150 minuti di attività aerobica moderata, come camminare, ogni settimana. È importante assumere la terapia farmacologica per il diabete, sia che si tratti di terapie orali o insulina come indicato.
Monitorando il livello di zucchero nel sangue. Potrebbe essere necessario controllare e registrare il livello di zucchero nel sangue più volte al giorno o più frequentemente se oltre al diabete è sopraggiunta un’altra patologia o si è sotto stress. In questo caso è necessario domandare al medico specialista con quale frequenza bisogna monitorare la glicemia.
Chiedere al medico un test dell’emoglobina glicosilata. Il test dell’emoglobina glicosilata, o test dell’emoglobina A1C, riflette il livello medio di zucchero nel sangue per il periodo di due o tre mesi prima del test. Per la maggior parte delle persone con diabete, l’obiettivo di A1C è di essere inferiore al 7%.
Tenere sotto controllo la pressione sanguigna e il colesterolo. Mangiare cibi sani, fare esercizio fisico regolarmente e perdere peso in eccesso può aiutare. A volte sono necessari anche i farmaci. Se il paziente è fumatore o usi altri tipi di tabacco, chiedere al medico una soluzione per smettere. Il fumo aumenta il rischio di varie complicanze del diabete, inclusa la retinopatia diabetica.
Prestare attenzione ai cambiamenti della vista. Rivolgersi immediatamente al proprio oculista se la vista cambia improvvisamente o diventa sfocata, macchiata o annebbiata.
Retinopatia diabetica nel diabete di tipo 2: la terapia con le statine ne riduce il rischio
Per i pazienti taiwanesi con diabete di tipo 2 e dislipidemia, la terapia con statine è associata a un rischio ridotto di retinopatia diabetica, secondo uno studio pubblicato su JAMA Ophthalmology .

Eugene Yu-Chuan Kang, MD, del Chang Gung Memorial Hospital di Taoyuan, Taiwan, e colleghi hanno esaminato la correlazione tra la terapia con statine e lo sviluppo della retinopatia diabetica in pazienti con diabete e dislipidemia. Dopo la corrispondenza del punteggio di propensione, 18.947 pazienti sono stati inclusi nei gruppi statine e non statine.
I ricercatori hanno scoperto che il 10,6 e il 12,0 percento dei pazienti nei gruppi statine e non statine, rispettivamente, hanno sviluppato retinopatia diabetica. Rispetto al gruppo senza statine, il gruppo con statine aveva tassi significativamente più bassi di retinopatia diabetica, retinopatia diabetica non proliferativa, retinopatia diabetica proliferativa, emorragia del vitreo, distacco di retina trazionale ed edema maculare (rapporto di rischio, rispettivamente, 0,86, 0,92, 0,64, 0,62, 0,61 e 0,60); hanno anche avuto tassi più bassi di interventi come trattamento laser retinico, iniezione intravitreale e vitrectomia (rapporto di rischio, 0,71, 0,74 e 0,58, rispettivamente) e hanno subito un numero inferiore di questi interventi (rapporto di frequenza, 0,61, 0,68 e 0,54, rispettivamente).
È stata inoltre osservata una correlazione per la terapia con statine con rischi ridotti di eventi cardiovascolari avversi maggiori, neuropatia diabetica di nuova insorgenza e ulcere del piede diabetico di nuova insorgenza (rapporto di rischio, rispettivamente, 0,81, 0,85 e 0,73).

“Questi risultati suggeriscono che le statine sono associate a una ridotta prevalenza della retinopatia diabetica e possono diminuire la progressione della retinopatia diabetica nei pazienti con diabete di tipo 2 e dislipidemia“, hanno concluso gli autori.