Da diversi anni, l’efficacia della mammografia come strumento di screening per il cancro al seno è oggetto di un acceso e continuo dibattito all’interno della comunità medica e scientifica internazionale. È fondamentale sottolineare che questo dialogo non intende negarne la capacità di identificare lesioni tumorali in fasi iniziali del loro sviluppo, un aspetto sul quale esiste un generale accordo. Piuttosto, la discussione si focalizza su una serie di aspetti specifici che riguardano l’ottimizzazione del suo utilizzo, la valutazione dei suoi limiti intrinseci e la ponderazione dei potenziali svantaggi rispetto ai benefici attesi per diverse fasce di popolazione.
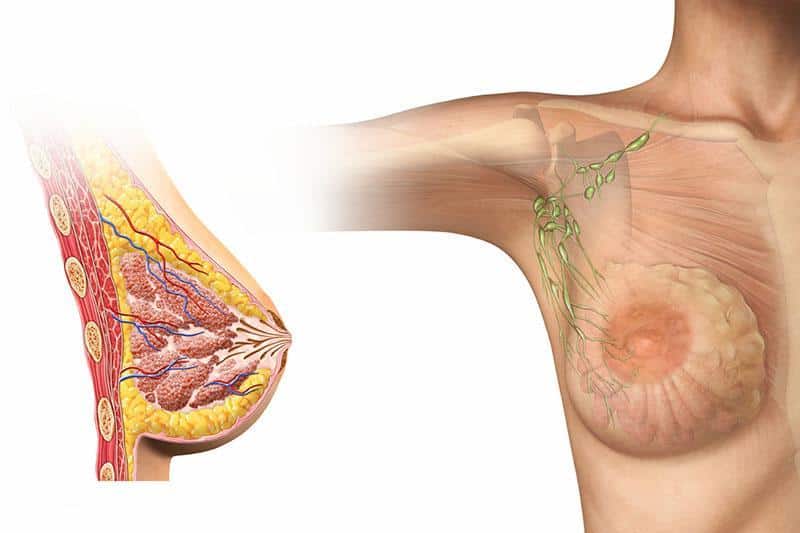
Mammografia: Un’Efficacia Sotto la Lente d’Ingrandimento della Comunità Medica
Uno dei nodi cruciali del dibattito riguarda il fenomeno della sovradiagnosi, ovvero l’identificazione, attraverso la mammografia, di tumori che, nel corso della vita della paziente, non avrebbero mai manifestato sintomi clinici o rappresentato una minaccia per la sua salute. Questa situazione, intrinsecamente legata alla sensibilità dello screening nel rilevare anche lesioni di piccole dimensioni e a crescita lenta o addirittura quiescente, conduce inevitabilmente al sovratrattamento.
Donne a cui viene diagnosticato un “cancro” che non avrebbe mai richiesto un intervento terapeutico si ritrovano a subire procedure invasive come interventi chirurgici, radioterapia, terapia ormonale o chemioterapia, con i conseguenti effetti collaterali fisici, psicologici ed economici
. La difficoltà risiede nella nostra attuale incapacità di distinguere con certezza quali lesioni precoci progrediranno verso forme aggressive e quali rimarranno indolenti. Questa incertezza clinica porta spesso a un approccio terapeutico prudenziale, che, sebbene miri a massimizzare la sicurezza, espone un numero imprecisato di donne a trattamenti non necessari.
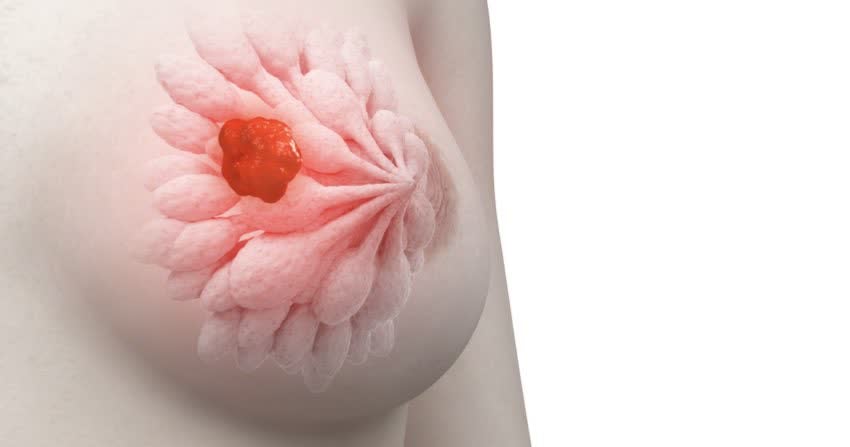
Un altro aspetto centrale del dibattito concerne la variabilità dell’efficacia della mammografia in relazione a specifiche fasce d’età e alla densità del tessuto mammario. Numerosi studi hanno suggerito che i benefici in termini di riduzione della mortalità per cancro al seno tendono ad essere più marcati nelle donne di età superiore ai 50 anni. Nelle donne più giovani, in particolare nella fascia 40-49 anni, il tessuto mammario più denso può rendere le immagini mammografiche meno chiare e più difficili da interpretare, aumentando la probabilità di risultati falsi positivi e falsi negativi.
La densità mammaria, una caratteristica individuale che varia significativamente, rappresenta una sfida significativa per la mammografia, poiché il tessuto denso può mascherare la presenza di lesioni tumorali, riducendo la sensibilità dell’esame. Questa limitazione ha portato alla discussione sull’opportunità di integrare la mammografia con altre tecniche di imaging, come l’ecografia o la risonanza magnetica mammaria, in donne con elevata densità mammaria, al fine di migliorare la capacità di rilevamento.
Il dilemma dei falsi positivi e negativi: implicazioni cliniche ed emotive
La mammografia, come ogni test di screening, non è esente dal rischio di produrre risultati inaccurati. I falsi positivi, che indicano la presenza di un’anomalia sospetta che si rivela benigna a seguito di ulteriori accertamenti, generano ansia, stress e la necessità di sottoporsi a procedure diagnostiche aggiuntive, spesso invasive e costose.
D’altra parte, i falsi negativi, in cui un tumore presente non viene rilevato dall’esame, possono ritardare la diagnosi e, di conseguenza, l’inizio del trattamento, potenzialmente compromettendo le probabilità di successo terapeutico. La bilancia tra la necessità di massimizzare la sensibilità per individuare il maggior numero possibile di tumori in fase precoce e la volontà di minimizzare la specificità per ridurre i falsi positivi rappresenta una sfida costante nella definizione dei protocolli di screening.
La frequenza ideale con cui le donne dovrebbero sottoporsi a screening mammografico e l’età in cui iniziare e interrompere tale sorveglianza sono ulteriori aspetti oggetto di dibattito e di linee guida non sempre uniformi tra le diverse organizzazioni mediche a livello internazionale. Alcune raccomandano uno screening annuale a partire dai 40 o 50 anni, mentre altre suggeriscono un intervallo biennale o un inizio più tardivo.
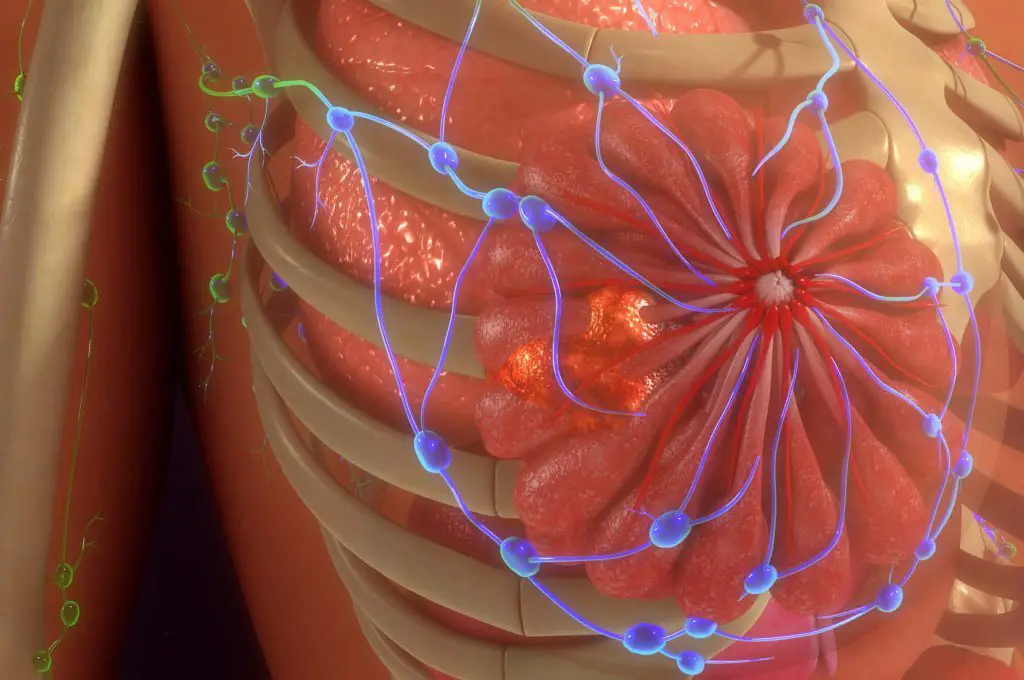
Questa variabilità riflette la complessità dell’analisi delle prove disponibili e la necessità di bilanciare i potenziali benefici della diagnosi precoce con i rischi associati all’esposizione ripetuta a radiazioni e al potenziale di sovradiagnosi. La crescente consapevolezza della variabilità individuale del rischio di sviluppare il cancro al seno sta inoltre spingendo verso un approccio più personalizzato allo screening, che tenga conto dei fattori di rischio specifici di ciascuna donna, come la storia familiare, la predisposizione genetica e altri fattori individuali.
Il campo della diagnostica senologica è in continua evoluzione, con la ricerca e lo sviluppo di nuove tecnologie e strategie di screening che mirano a superare i limiti della mammografia tradizionale. La tomosintesi mammaria (mammografia 3D), ad esempio, offre immagini tridimensionali del seno, potenzialmente migliorando la capacità di rilevare lesioni in tessuti densi e riducendo il tasso di falsi positivi.
L’ecografia mammaria e la risonanza magnetica mammaria rappresentano ulteriori strumenti di imaging che possono essere utilizzati in specifici contesti, come lo screening di donne ad alto rischio o la valutazione di anomalie rilevate alla mammografia. La ricerca si sta inoltre concentrando sullo sviluppo di biomarcatori e test genetici che potrebbero contribuire a una migliore stratificazione del rischio e a strategie di screening più mirate ed efficaci.
La controversia svizzera sulla mammografia
Nel 2014, la Swiss Medical Board (SMB), un organismo indipendente incaricato di fornire valutazioni sulle tecnologie sanitarie e raccomandazioni basate sull’evidenza, emise una suggestione che suscitò un ampio dibattito a livello nazionale e internazionale riguardo ai programmi di screening mammografico sistematici. La SMB propose di non introdurre nuovi programmi di screening basati sulla mammografia per la popolazione generale e, laddove esistenti, di considerarne la progressiva interruzione.
Questa raccomandazione non scaturiva da una negazione della capacità della mammografia di rilevare precocemente il cancro al seno, bensì da una profonda preoccupazione relativa ai fenomeni di sovradiagnosi e sovratrattamento associati allo screening di massa. La sovradiagnosi si verifica quando la mammografia identifica tumori che, nel corso della vita della paziente, non avrebbero mai manifestato sintomi clinici o rappresentato una minaccia per la sua salute.
Di conseguenza, queste donne si ritrovano a subire trattamenti invasivi come chirurgia, radioterapia o chemioterapia per lesioni che non avrebbero mai richiesto un intervento, con i conseguenti effetti collaterali fisici e psicologici. La SMB argomentò che i potenziali danni derivanti dalla sovradiagnosi e dal sovratrattamento potevano, in determinate circostanze, superare i benefici in termini di riduzione della mortalità per cancro al seno ottenuti grazie alla diagnosi precoce.
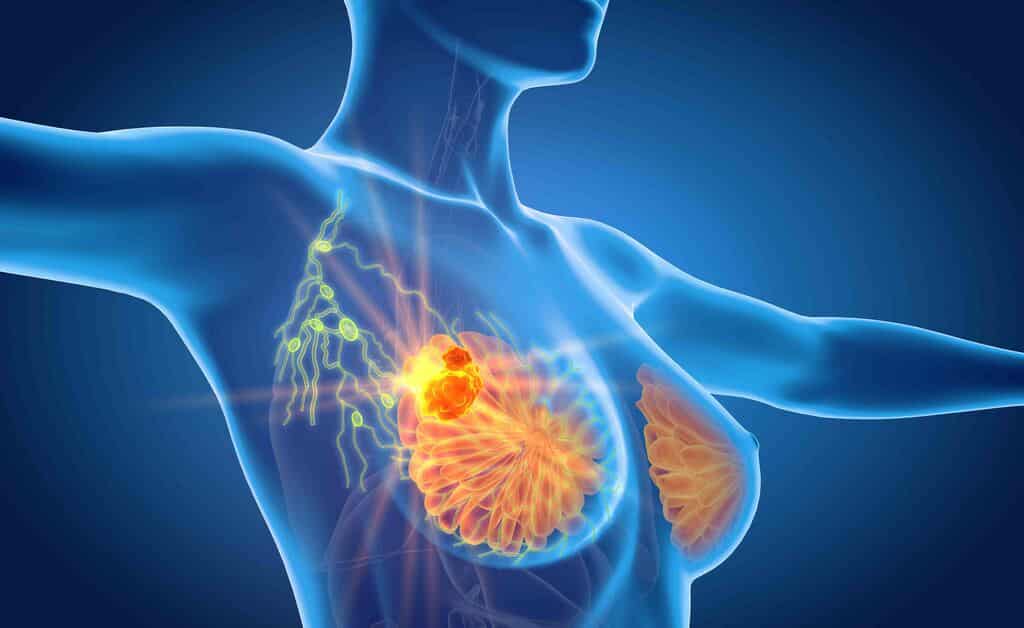
La suggestione della Swiss Medical Board non fu accolta senza riserve. Al contrario, generò una forte ondata di reazioni negative e di critiche da parte delle principali organizzazioni oncologiche svizzere, di numerosi esperti di senologia e di associazioni di pazienti. Queste voci autorevoli contestarono con forza le conclusioni della SMB, sostenendo che le prove scientifiche complessive continuavano a dimostrare un beneficio significativo dello screening mammografico nella riduzione della mortalità per cancro al seno, soprattutto nelle donne di età superiore ai 50 anni.
Gli oppositori alla raccomandazione della SMB evidenziarono come i progressi nelle tecniche di imaging e nei protocolli di screening stessero contribuendo a minimizzare i tassi di falsi positivi e, potenzialmente, anche il rischio di sovradiagnosi. Inoltre, sottolinearono l’importanza della diagnosi precoce per poter offrire trattamenti meno invasivi e con maggiori probabilità di successo.
Il dibattito si estese rapidamente oltre i confini svizzeri, coinvolgendo esperti internazionali che, nella maggior parte dei casi, si schierarono a favore del mantenimento di programmi di screening mammografico organizzati, pur riconoscendo la necessità di un continuo monitoraggio e di una ricerca volta a ottimizzare i protocolli e a personalizzare l’approccio in base al rischio individuale.
Nonostante la suggestione del 2014, la Svizzera ha successivamente adottato una Strategia Nazionale contro il Cancro che include raccomandazioni chiare sullo screening mammografico. Questa strategia riconosce il valore dello screening sistematico per le donne a partire dai 50 anni di età, in linea con le indicazioni della maggior parte delle organizzazioni sanitarie internazionali.
I programmi di screening mammografico organizzati sono attivamente promossi in diverse regioni della Svizzera, con l’obiettivo di garantire una partecipazione elevata e un’applicazione uniforme di standard di qualità. Questo riposizionamento riflette una riconsiderazione delle prove scientifiche disponibili e una rinnovata enfasi sui benefici della diagnosi precoce nel migliorare gli esiti per le pazienti affette da cancro al seno. La strategia nazionale riconosce anche la necessità di affrontare le preoccupazioni relative alla sovradiagnosi e al sovratrattamento attraverso un’informazione chiara e trasparente alle donne invitate allo screening e attraverso un continuo affinamento dei protocolli diagnostici e terapeutici.
La vicenda della raccomandazione della Swiss Medical Board nel 2014 rappresenta un interessante caso studio sull’evoluzione del dibattito scientifico riguardante l’efficacia e i limiti dello screening mammografico.
Sebbene le preoccupazioni sollevate dalla SMB riguardo alla sovradiagnosi e al sovratrattamento siano legittime e continuino a essere oggetto di ricerca e discussione, la successiva adozione di una strategia nazionale che raccomanda lo screening organizzato per le donne sopra i 50 anni sottolinea come, nel complesso, la comunità medica e le autorità sanitarie svizzere abbiano ritenuto che i benefici dello screening, in termini di riduzione della mortalità per cancro al seno, superino i potenziali danni, a condizione che i programmi siano implementati con elevati standard di qualità e che le donne siano adeguatamente informate sui pro e i contro della partecipazione.
La situazione svizzera evidenzia la complessità della valutazione dei programmi di screening e la necessità di un continuo bilanciamento tra la promessa della diagnosi precoce e la gestione dei rischi associati.
La preoccupazione italiana per la sovradiagnosi e il sovratrattamento: un eco del dibattito internazionale
Anche nel contesto italiano, l’efficacia della mammografia come strumento di screening per il cancro al seno è da anni al centro di un vivace e articolato dibattito all’interno della comunità medica e scientifica.
Pur condividendo il riconoscimento generale della sua capacità di identificare neoplasie in fasi iniziali, un aspetto cruciale per migliorare le probabilità di successo terapeutico e la sopravvivenza, la discussione si articola su diverse sfaccettature che riguardano l’ottimizzazione dei protocolli di screening, la valutazione dei limiti intrinseci della metodica e la ponderazione dei potenziali svantaggi rispetto ai benefici attesi per le diverse fasce di popolazione femminile.
Analogamente a quanto accade a livello globale, una delle principali aree di discussione in Italia concerne il fenomeno della sovradiagnosi. Questo si verifica quando la mammografia rileva tumori che, nella storia naturale della malattia, non avrebbero mai progredito fino a diventare clinicamente significativi o letali per la paziente.
L’identificazione di tali lesioni conduce inevitabilmente al sovratrattamento, con donne che vengono sottoposte a interventi chirurgici, radioterapia, terapia ormonale o chemioterapia per forme tumorali che non avrebbero mai richiesto un trattamento. La difficoltà di distinguere in fase precoce i tumori indolenti da quelli aggressivi rappresenta una sfida clinica complessa, e la tendenza attuale è spesso quella di adottare un approccio terapeutico precauzionale, che, se da un lato mira a massimizzare la sicurezza, dall’altro espone un numero imprecisato di donne ai potenziali effetti collaterali di trattamenti non necessari.
Questo aspetto solleva interrogativi etici e clinici significativi, alimentando il dibattito sull’equilibrio ottimale tra l’obiettivo di una diagnosi precoce e la necessità di evitare interventi superflui.
Un altro punto focale del dibattito italiano riguarda la variabilità dell’efficacia della mammografia in relazione all’età delle donne sottoposte a screening. Le attuali linee guida nazionali, in linea con le raccomandazioni europee, prevedono un programma di screening organizzato e gratuito con mammografia biennale per la fascia di età 50-69 anni, basandosi sull’evidenza di un chiaro beneficio in termini di riduzione della mortalità in questa popolazione.
L’estensione dello screening a fasce d’età diverse, in particolare alle donne tra i 40 e i 49 anni, è oggetto di discussione. Sebbene alcune regioni abbiano implementato programmi di screening anche per questa fascia d’età, non esiste ancora un consenso unanime a livello nazionale sulla reale entità del beneficio e sul bilanciamento con i potenziali rischi, come un maggior tasso di falsi positivi e una minore sensibilità dovuta alla maggiore densità del tessuto mammario.
Proprio la densità mammaria rappresenta un’ulteriore area di dibattito in Italia. È noto che un tessuto mammario denso può rendere più difficile l’individuazione di lesioni tumorali alla mammografia, riducendone la sensibilità. Questo ha portato alla discussione sull’opportunità di integrare la mammografia con altre tecniche di imaging, come l’ecografia, in donne con elevata densità mammaria, al fine di migliorare l’accuratezza diagnostica e ridurre il rischio di falsi negativi.
Anche in Italia, la problematica dei risultati falsi positivi e falsi negativi generati dalla mammografia è un tema di attenzione. I falsi positivi, che richiedono ulteriori accertamenti diagnostici spesso invasivi e generano ansia e preoccupazione nelle donne coinvolte, rappresentano un costo significativo sia per il sistema sanitario che per il benessere psicologico delle pazienti.
D’altra parte, i falsi negativi, che non rilevano la presenza di un tumore effettivamente esistente, possono ritardare la diagnosi e il trattamento, con potenziali ripercussioni negative sulla prognosi. La ricerca di un equilibrio ottimale tra la sensibilità (capacità di identificare correttamente i tumori presenti) e la specificità (capacità di escludere correttamente l’assenza di tumore) della mammografia è una sfida costante per i radiologi e per i responsabili dei programmi di screening italiani.
La definizione della frequenza ideale con cui le donne dovrebbero sottoporsi a screening mammografico è un altro aspetto dibattuto in Italia. Le attuali raccomandazioni nazionali prevedono un intervallo biennale per la fascia 50-69 anni, ma la discussione verte sull’opportunità di adottare intervalli diversi per altre fasce d’età o per donne con specifici fattori di rischio.
L’idea di un approccio più personalizzato allo screening, basato sulla valutazione del rischio individuale di sviluppare il cancro al seno, sta guadagnando terreno anche in Italia. Questo approccio potrebbe prevedere l’utilizzo di diversi strumenti di screening e diverse frequenze di esecuzione in base alla storia familiare, alla predisposizione genetica e ad altri fattori di rischio specifici per ciascuna donna.
Il panorama dello screening mammografico in Italia è in continua evoluzione grazie all’introduzione di nuove tecnologie. La tomosintesi mammaria (mammografia 3D), ad esempio, sta progressivamente diffondendosi in diverse strutture sanitarie italiane e promette di migliorare la visualizzazione del tessuto mammario, specialmente in seni densi, e potenzialmente di ridurre il tasso di falsi positivi.
Anche la mammografia con mezzo di contrasto è una tecnica emergente che potrebbe offrire ulteriori vantaggi in specifici contesti clinici. La ricerca italiana è attivamente coinvolta nella valutazione dell’efficacia di queste nuove tecnologie e nella loro integrazione nei protocolli di screening esistenti, con l’obiettivo di migliorare l’accuratezza diagnostica e di offrire alle donne strumenti sempre più performanti per la prevenzione secondaria del cancro al seno.
Il dibattito sull’efficacia della mammografia in Italia è vivace e multifattoriale, riflettendo una consapevolezza crescente della complessità della prevenzione secondaria del cancro al seno.
Pur riconoscendo il ruolo fondamentale della mammografia nella diagnosi precoce e nella riduzione della mortalità per questa malattia, la comunità medica e scientifica italiana è impegnata in una continua riflessione sull’ottimizzazione dei programmi di screening, sulla gestione dei limiti intrinseci della metodica e sulla necessità di adottare approcci sempre più personalizzati ed efficaci, tenendo conto delle specificità individuali e delle nuove evidenze scientifiche.
La trasparenza nell’informazione fornita alle donne e la promozione di un dialogo aperto con i professionisti sanitari sono elementi cruciali per consentire scelte consapevoli e per garantire che i programmi di screening mammografico in Italia continuino a evolvere in modo da massimizzare i benefici per la salute pubblica.È importante sottolineare che, nonostante questi dibattiti, le attuali raccomandazioni del Ministero della Salute italiano prevedono lo screening mammografico gratuito ogni due anni per le donne tra i 50 e i 69 anni, ritenendo che i benefici in termini di riduzione della mortalità superino i potenziali rischi per questa fascia d’età. La discussione scientifica e clinica tuttavia è vivace e in continua evoluzione.
Per maggiori approfondimenti, visita il sito ufficiale IARC.