Linfedema e lipedema sono due patologie croniche che causano gonfiore agli arti, generando confusione a causa delle loro manifestazioni simili. Tuttavia, queste condizioni presentano differenze sostanziali nella loro origine, nelle caratteristiche cliniche e negli approcci terapeutici. Comprendere tali distinzioni è fondamentale per una diagnosi accurata e un trattamento efficace.
Linfedema e lipedema: due condizioni croniche spesso confuse
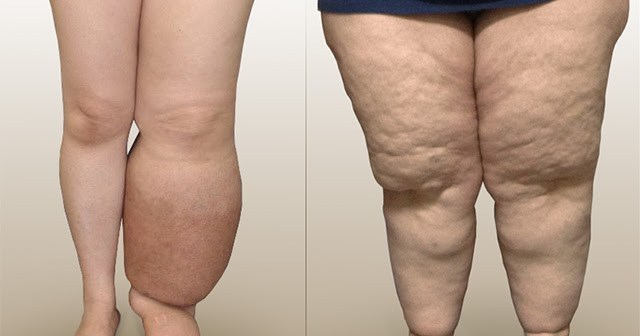
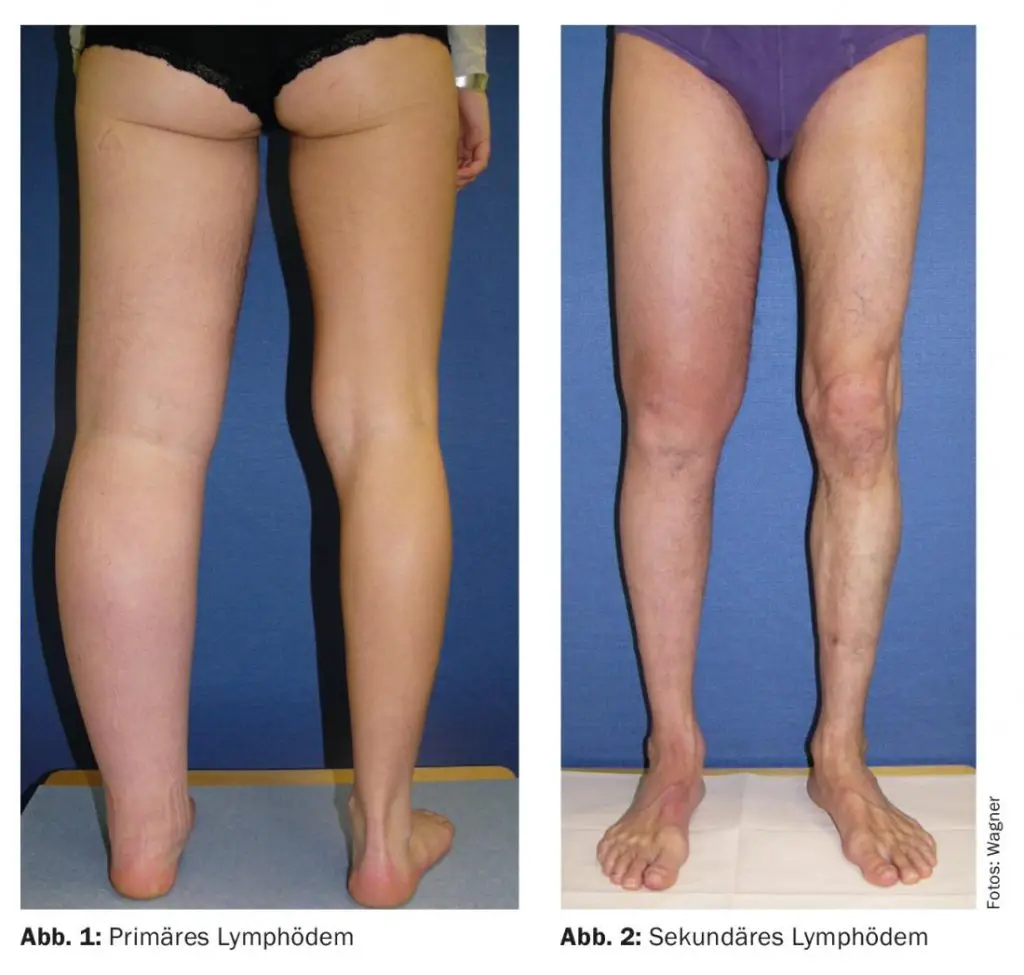
Il linfedema è una malattia del sistema linfatico, la rete responsabile del drenaggio dei fluidi dai tessuti. Si manifesta quando i vasi linfatici sono danneggiati, ostruiti o insufficienti, portando a un accumulo di linfa (il liquido linfatico) nei tessuti circostanti, e può essere di due tipi principali. Il linfedema primario è causato da un’anomalia congenita o ereditaria del sistema linfatico, presente fin dalla nascita o che si manifesta in età adulta. Il linfedema secondario, invece, è acquisito in seguito a traumi, infezioni, interventi chirurgici (spesso legati a patologie oncologiche, come l’asportazione di linfonodi), radioterapia, chemioterapia o altre condizioni mediche che alterano la funzionalità linfatica.
Il gonfiore è generalmente asimmetrico, interessando in modo più marcato un solo arto o un lato del corpo. Spesso coinvolge distintamente mani e/o piedi. Una caratteristica diagnostica importante è il segno di Stemmer positivo: se si tenta di pizzicare e sollevare la pelle alla base del secondo dito del piede (o del dito della mano corrispondente), non si riesce a formare una plica cutanea. Il gonfiore tende inoltre a ridursi o scomparire con il riposo notturno o con il sollevamento dell’arto.
La pelle nella zona interessata può apparire tesa e, negli stadi avanzati, diventare più spessa e fibrotica. Per quanto riguarda il dolore, la pressione o il tatto sulla zona gonfia non sono solitamente dolorosi, sebbene possa manifestarsi una sensazione di pesantezza e tensione. La comparsa di lividi è considerata nella norma.
Il trattamento del linfedema si concentra principalmente sulla gestione dell’accumulo di linfa. Le terapie includono il drenaggio linfatico manuale, un tipo specifico di massaggio, la terapia compressiva (attraverso bendaggi e calze elastiche su misura), esercizi fisici mirati e, in alcuni casi selezionati, interventi chirurgici.
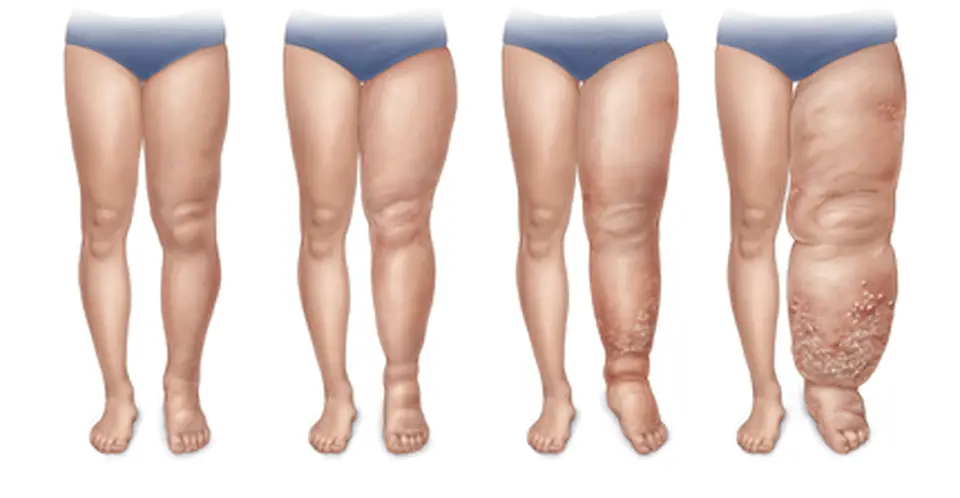
Il lipedema invece è una patologia cronica e progressiva che riguarda il tessuto adiposo. È caratterizzata da una distribuzione anomala e sproporzionata di grasso, che colpisce quasi esclusivamente le donne. A differenza del linfedema, non è causato da un problema primario del sistema linfatico, anche se in stadi avanzati può portare a un lipolinfedema, ovvero un linfedema secondario dovuto alla pressione del grasso sui vasi linfatici.
Il lipedema si sviluppa spesso durante periodi di significativi cambiamenti ormonali, come la pubertà, la gravidanza o la menopausa. È una condizione che presenta una forte componente ereditaria. Il gonfiore è spiccatamente simmetrico, interessando bilateralmente gli arti inferiori (tipicamente dalle anche o ginocchia fino alle caviglie) e, più raramente, anche le braccia. Una caratteristica distintiva è che i piedi e le mani sono generalmente risparmiati dall’accumulo di grasso, creando il cosiddetto segno del “calzino” o del “polsino”. A differenza del linfedema, il gonfiore nel lipedema non si riduce significativamente con il riposo o il sollevamento dell’arto.
Il grasso accumulato ha un aspetto “a colonna” o “a sacche” e non risponde a diete ipocaloriche o attività fisica generica. Il segno di Stemmer è negativo, il che significa che è possibile pizzicare e sollevare una plica cutanea alla base del secondo dito del piede. Le aree colpite dal lipedema sono spesso molto dolorose al tatto e alla pressione, anche spontaneamente, con sensazioni di pesantezza, tensione e bruciore. La formazione di lividi è estremamente facile, anche in seguito a traumi minimi, a causa della fragilità capillare.
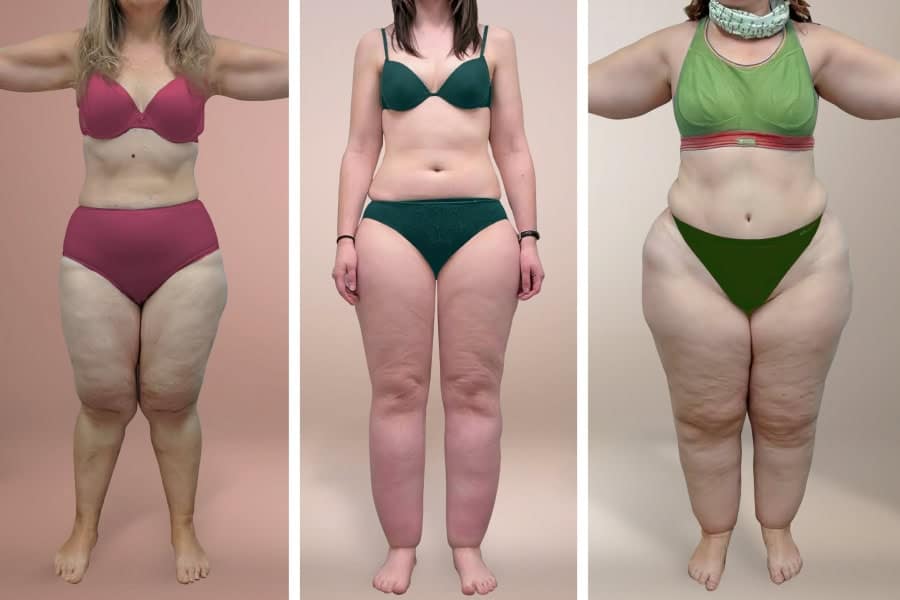
Poiché le cause esatte del lipedema non sono ancora del tutto note e la malattia non è curabile, il trattamento mira principalmente a gestire i sintomi e a rallentarne la progressione. Questo richiede un approccio multidisciplinare che include una dieta equilibrata, esercizio fisico mirato, terapia compressiva e linfodrenaggio manuale. In alcuni casi specifici, può essere considerata la liposuzione, ma solo se eseguita con tecniche adatte al lipedema.
In sintesi, la distinzione cruciale tra linfedema e lipedema risiede nella causa sottostante (un problema del sistema linfatico contro una patologia del tessuto adiposo), nella simmetria o asimmetria del gonfiore, nel coinvolgimento di mani e piedi, nella presenza o meno di dolore al tatto e nella risposta alla dieta e all’esercizio fisico. Una diagnosi corretta è di vitale importanza per implementare un trattamento efficace e migliorare significativamente la qualità di vita del paziente.
Top 5 delle terapie innovative ed efficaci per il linfedema
Il trattamento del linfedema, una condizione cronica complessa, è in costante evoluzione. Sebbene la Terapia Complessa Decongestiva (TCD) mantenga il suo ruolo di “gold standard”, l’emergere di nuove terapie e tecniche chirurgiche sta aprendo prospettive promettenti, offrendo significativi miglioramenti nella gestione di questa patologia. La microchirurgia linfatica rappresenta una delle aree più innovative nel trattamento del linfedema. Due tecniche principali si distinguono per il loro impatto.
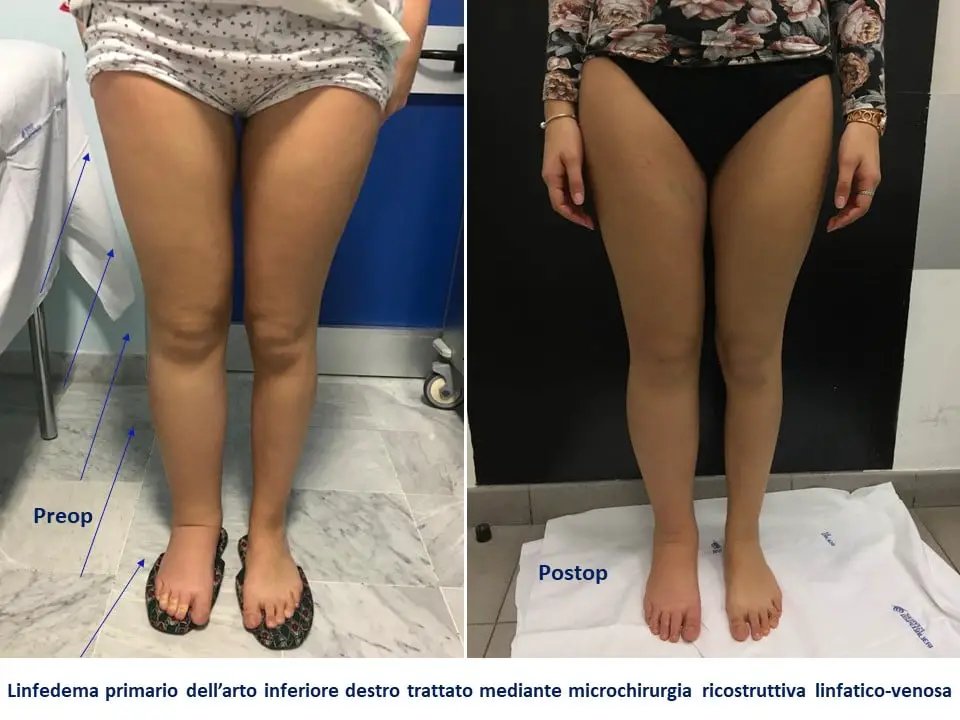
Il Bypass Linfo-Venoso (LVA) è una procedura super-microchirurgica che crea collegamenti diretti, o anastomosi, tra i vasi linfatici danneggiati e piccole vene adiacenti. L’obiettivo è deviare la linfa accumulata nel sistema venoso, fornendo una via di drenaggio alternativa. Questa tecnica si rivela più efficace negli stadi iniziali del linfedema, quando i vasi linfatici mantengono ancora una parziale funzionalità e non sono eccessivamente fibrotici.
Il Trapianto di Linfonodi Vascularizzati (VLNT), d’altra parte, implica il prelievo di linfonodi sani, completi dei loro vasi sanguigni, da una zona del corpo (come l’inguine o l’addome) e il loro trapianto nell’area affetta dal linfedema. Questi linfonodi trapiantati possono stimolare la formazione di nuove vie di drenaggio linfatico (linfangiogenesi) e migliorare la funzione linfatica generale. Questo intervento è più invasivo ed è spesso riservato a casi più avanzati o a pazienti con una completa distruzione dei vasi linfatici.
La ricerca sta esplorando attivamente nuove terapie farmacologiche che mirano ai meccanismi fisiopatologici alla base del linfedema. Gli agenti linfangiogenici sono farmaci volti a stimolare la formazione di nuovi vasi linfatici. Studi in corso stanno valutando l’efficacia di fattori di crescita linfatici, come VEGF-C, o altre molecole che promuovono la linfangiogenesi.
I modulatori dell’infiammazione sono un’altra area di ricerca promettente. Dato che il linfedema è associato a infiammazione cronica, farmaci anti-infiammatori (per esempio, inibitori di TNF-α, IL-1β) sono in fase di studio per la loro capacità di ridurre il gonfiore e alleviare i sintomi. Infine, gli inibitori della fibrosi sono cruciali per affrontare le fasi avanzate del linfedema, caratterizzate dall’indurimento dei tessuti. Nuovi farmaci in questo campo puntano a inibire la deposizione di collagene e la formazione di tessuto cicatriziale, migliorando l’elasticità dei tessuti colpiti.
La terapia rigenerativa con cellule mononucleate autologhe da sangue periferico rappresenta un approccio innovativo. Questa tecnica utilizza cellule staminali mononucleate prelevate direttamente dal sangue del paziente. Queste cellule, dotate di un potenziale rigenerativo, possono contribuire a migliorare la salute dei tessuti e il drenaggio linfatico. Sebbene sia ancora in fase di studio e non ampiamente disponibile, i risultati preliminari indicano un miglioramento del benessere psicofisico, una riduzione delle circonferenze e, in alcuni casi, modifiche positive visibili tramite linfoscintigrafia, con la comparsa di nuovi collettori linfatici.
Accanto alle terapie dirette, i dispositivi di compressione pneumatica intermittente avanzati e le tecnologie basate sull’intelligenza artificiale (AI) stanno rivoluzionando la gestione del linfedema.
Dispositivi come Lympha Touch rappresentano un’evoluzione della pressoterapia tradizionale, utilizzando la pressione negativa (o aspirazione) per sollevare la pelle e il tessuto, agendo in modo complementare alla compressione. Questa metodologia si rivela particolarmente utile per trattare edema e fibrosi in aree difficili da raggiungere con la compressione convenzionale (come testa e collo) o in zone con fibrosi avanzata, migliorando il flusso dei fluidi e ammorbidendo i tessuti.
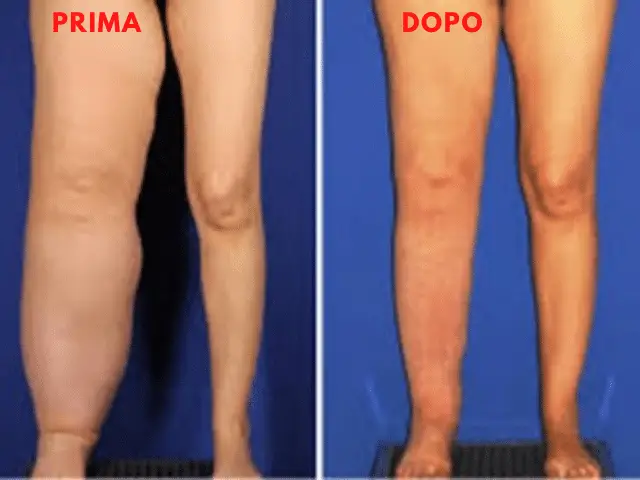
Le tecnologie basate sull’AI e la teleriabilitazione, pur non essendo terapie dirette, sono fondamentali per la gestione quotidiana. Applicazioni mobili e piattaforme di teleriabilitazione consentono ai pazienti di monitorare la propria condizione, ricevere indicazioni per l’autocura (come auto-bendaggio ed esercizi) e comunicare a distanza con i terapisti. Ciò migliora l’aderenza al trattamento e la continuità delle cure, aspetti cruciali per una patologia cronica. Inoltre, dispositivi smart e sensori integrati in tutori o bendaggi possono monitorare in tempo reale il gonfiore, fornendo feedback immediato al paziente e al medico, ottimizzando così la terapia compressiva e consentendo interventi tempestivi.
È essenziale sottolineare che la gestione del linfedema richiede sempre un approccio multidisciplinare e personalizzato. L’integrazione delle terapie tradizionali (linfodrenaggio manuale, bendaggio compressivo, cura della pelle, esercizi) con queste nuove e promettenti soluzioni, sotto la stretta supervisione di specialisti, è la chiave per ottimizzare i risultati e migliorare la qualità di vita del paziente.
Top 5 terapie innovative ed efficaci per il lipedema
Il lipedema, una condizione cronica caratterizzata da un’anomala distribuzione del tessuto adiposo, richiede un approccio terapeutico complesso e in continua evoluzione. Sebbene non esista una cura definitiva, nuove strategie e tecniche avanzate mirano a migliorare significativamente la qualità di vita delle pazienti, riducendo i sintomi e rallentando la progressione della malattia.
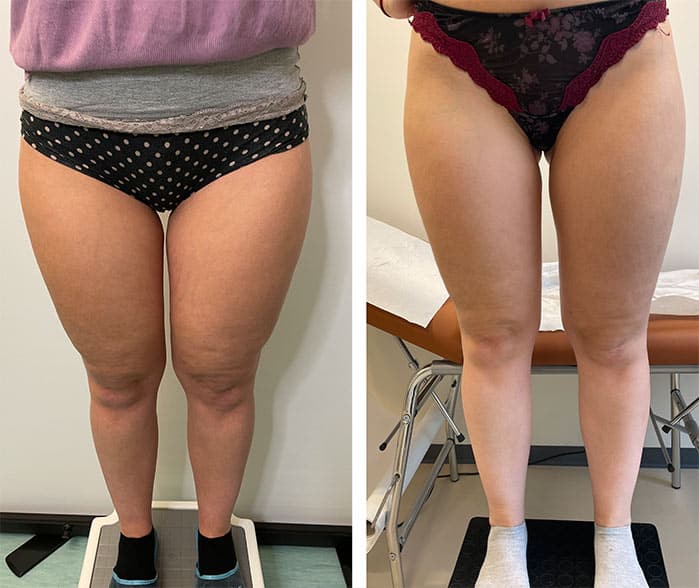
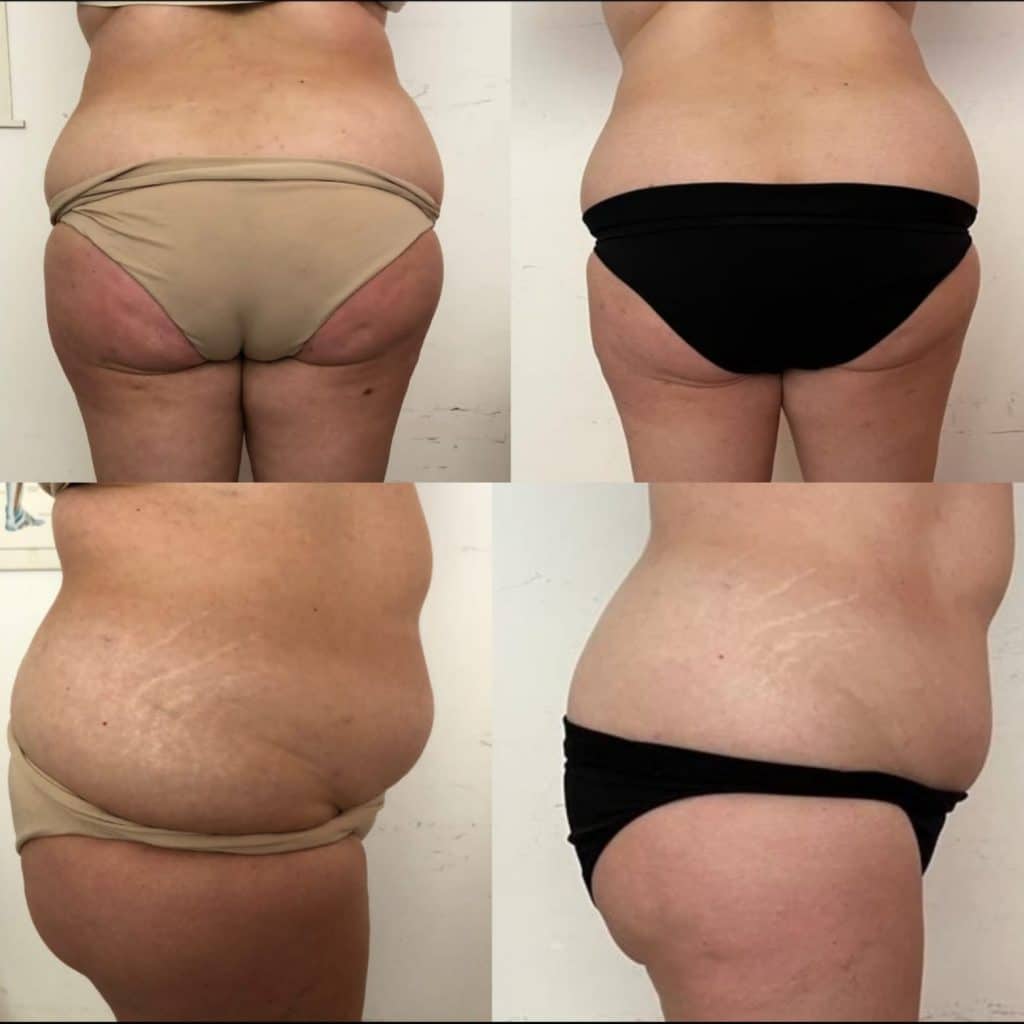
La liposuzione WAL (Water-Jet Assisted Liposuction) si distingue come una delle tecniche chirurgiche più efficaci e innovative per il trattamento del lipedema. A differenza delle procedure di liposuzione tradizionali, la WAL impiega un getto d’acqua a bassa pressione per distaccare delicatamente le cellule adipose. Questo metodo minimizza il danno ai vasi linfatici e sanguigni circostanti, rendendola particolarmente idonea per le pazienti con lipedema, dove la preservazione del sistema linfatico è di fondamentale importanza.
L’obiettivo primario di questa procedura è la rimozione del grasso patologico in eccesso, con conseguente riduzione del volume degli arti, alleviamento del dolore e miglioramento della mobilità. Spesso, per trattare tutte le aree interessate, sono necessarie più sedute.
La compressione rappresenta un pilastro consolidato nella gestione del lipedema, ma l’innovazione risiede ora nella sua personalizzazione estrema e nell’impiego di materiali avanzati. Non si tratta più di calze o bendaggi generici, bensì di indumenti compressivi a trama piatta (flat-knit) realizzati su misura, caratterizzati da pressioni differenziate e tessuti traspiranti. Questi indumenti sono progettati per fornire un supporto costante, contribuendo a ridurre il gonfiore, migliorare la circolazione e contrastare la progressione della malattia.
L’innovazione si estende anche all’uso di dispositivi di compressione pneumatica intermittente (IPC) di nuova generazione, con programmi specifici sviluppati per il lipedema che favoriscono il drenaggio e contribuiscono a ridurre la fibrosi.
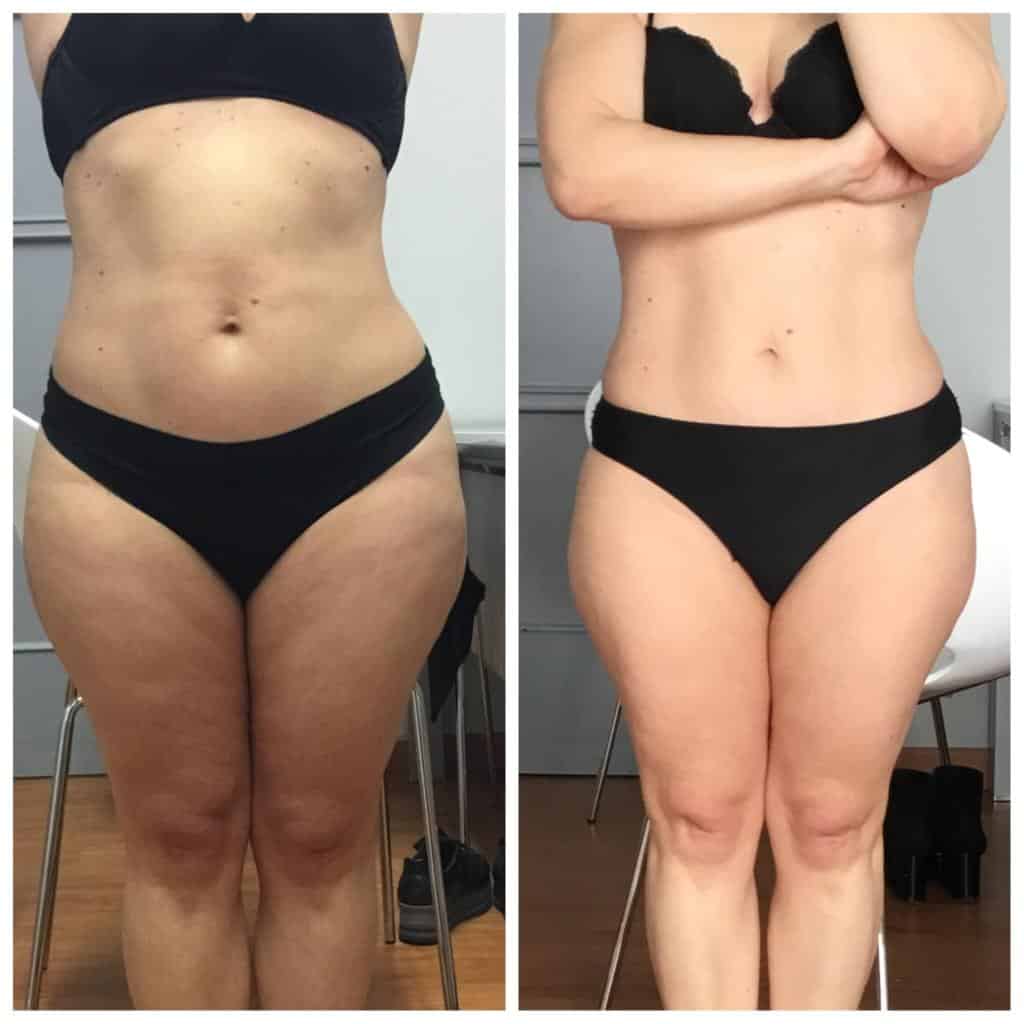
Un’innovazione cruciale nella gestione del lipedema è l’enfasi su un approccio nutrizionale anti-infiammatorio e mirato, che si discosta dalle generiche diete ipocaloriche. Questo include diverse strategie: alcune evidenze suggeriscono che diete chetogeniche o a basso contenuto di carboidrati possano aiutare a ridurre l’infiammazione e a gestire il peso, sebbene sia importante sottolineare che non risolvono l’accumulo di grasso patologico. La Dieta Mediterranea, ricca di antiossidanti e grassi sani, può contribuire a ridurre l’infiammazione sistemica.
Inoltre, si considera l’integrazione mirata con sostanze come Omega-3, curcuma e vitamina D, sempre sotto supervisione medica. L’obiettivo di questo approccio nutrizionale è ridurre l’infiammazione, un componente significativo del lipedema, e migliorare il benessere generale, senza creare l’illusione che la dieta possa “curare” la condizione o eliminare il grasso patologico.
Il drenaggio linfatico manuale (DLM), eseguito da terapisti specializzati, è un elemento fondamentale per il lipedema. L’innovazione in questo contesto non risiede nella tecnica in sé, ma nella sua integrazione sistematica con altre terapie e nella sua personalizzazione. Per il lipedema, il DLM è cruciale per ridurre l’edema secondario (lipolinfedema), migliorare la circolazione e alleviare il dolore. Alcuni approcci innovativi includono tecniche di massaggio più specifiche per ammorbidire il tessuto fibrotico e migliorare l’elasticità della pelle, spesso in combinazione con la terapia compressiva e programmi di esercizio fisico mirati.
Sebbene l’esercizio fisico non sia in grado di rimuovere direttamente il grasso del lipedema, un approccio innovativo si concentra su programmi di esercizio fisico personalizzati e a basso impatto, studiati per minimizzare lo stress sulle articolazioni e promuovere il drenaggio linfatico. Questi possono includere attività come il nuoto e l’acquagym, dove l’acqua fornisce una compressione naturale e riduce il carico articolare. Altre attività benefiche sono la camminata, il ciclismo leggero, lo yoga e il pilates, che migliorano la circolazione e la mobilità, così come esercizi di potenziamento muscolare leggero per supportare il sistema venoso e linfatico.
L’innovazione si estende anche all’utilizzo di terapie fisiche complementari, come la terapia a onde d’urto (ESWT), che è stata studiata per il suo potenziale effetto di ammorbidimento dei tessuti fibrotici e di miglioramento della microcircolazione, sebbene siano necessarie ulteriori ricerche per confermarne l’efficacia a lungo termine nel lipedema.
È di vitale importanza ricordare che il lipedema è una condizione complessa e il trattamento più efficace spesso deriva da una combinazione sinergica di queste terapie, sempre sotto la guida di un team multidisciplinare di specialisti, che può includere chirurghi plastici, linfologi, fisioterapisti e nutrizionisti.
Questo articolo ha un puro scopo divulgativo e informativo. Le informazioni qui presentate sono intese a fornire una comprensione generale delle condizioni e delle terapie discusse. Non devono in alcun modo essere considerate un sostituto del parere medico professionale, della diagnosi o del trattamento fornito da un medico o da specialisti sanitari qualificati. Per qualsiasi dubbio o per ricevere una diagnosi e un piano terapeutico personalizzato, è fondamentale consultare sempre un professionista della salute.
Per maggiori informazioni sul linfedema visita il sito ufficiale del Lymphatic Education & Research Network (LE&RN).
Per maggiori informazioni sul lipedema, visita il sito ufficiale della Lipedema Foundation.