Una classe di immunoterapia del cancro chiamata inibitori del checkpoint ha rivoluzionato il trattamento del cancro. È un nuovo modo per attaccare la malattia scatenando il sistema immunitario. Tuttavia, non tutti i pazienti traggono beneficio dal trattamento e in alcuni può causare effetti collaterali gravi, a volte pericolosi per la vita.
Una nuova ricerca mostra che un gruppo di pazienti potrebbe essere maggiormente a rischio. I risultati, pubblicati su JAMA Network Open il 2 dicembre, mostrano che le donne con melanoma avanzato hanno il doppio delle probabilità di morire degli uomini se trattate con la stessa combinazione di inibitori del checkpoint.
“Questo è il primo grande studio basato sulla popolazione che dimostra una differenza significativa nei risultati per le donne trattate con due inibitori del checkpoint allo stesso tempo”, afferma l’autore senior dello studio, Grace Lu-Yao, Ph.D., direttore associato MPH per Population Science presso il Sidney Kimmel Cancer Center-Jefferson Health, e vicepresidente e professore presso il Dipartimento di oncologia medica presso la Thomas Jefferson University.
“È più probabile che le donne muoiano perché la terapia non funziona o a causa di effetti collaterali? Non lo sappiamo ancora, ma questo è un segnale potente nei dati del mondo reale che dobbiamo indagare ulteriormente”, afferma il dott. Lu-Yao.
Donne e uomini hanno un sistema immunitario leggermente diverso. Ad esempio, le donne corrono un rischio maggiore di malattie autoimmuni, ma tendono anche ad avere risposte immunitarie più forti contro le infezioni rispetto agli uomini. Nonostante queste differenze note, gli uomini sono ancora sovrarappresentati negli studi clinici. I risultati di questi studi, considerati applicabili alle donne, potrebbero non esserlo.
Il team del Dr. Lu-Yao ha deciso di indagare se le donne e gli uomini che erano stati sottoposti a trattamento con inibitori del checkpoint per il melanoma avessero effettivamente avuto gli stessi risultati. I ricercatori hanno esaminato le cartelle cliniche di un database nazionale di pazienti affetti da cancro, SEER (Surveillance, Epidemiology, and End Results) collegato ai file Medicare. Hanno incluso i dati di 1.369 pazienti con melanoma avanzato diagnosticato tra il 1991 e il 2015.
I pazienti sono stati trattati con uno o più inibitori del checkpoint, come pembrolizumab, nivolumab o ipilimumab. Non hanno visto differenze nella sopravvivenza tra uomini e donne trattati con un singolo inibitore del checkpoint. Tuttavia, la dott.ssa Lu-Yao e il suo team hanno scoperto che il rischio di morte era 2,06 volte superiore per le donne rispetto agli uomini, data una combinazione degli inibitori del checkpoint nivolumab più ipilimumab.
Il tasso di morte al basale sia per gli uomini che per le donne che assumevano inibitori del PD-1 era del 40%. Per quelli in terapia combinata anti-PD1 e anti-CTLA-4, tale tasso ha continuato a essere del 40% per gli uomini, ma è balzato al 65% per le donne.
Immunoterapia ancora al vaglio
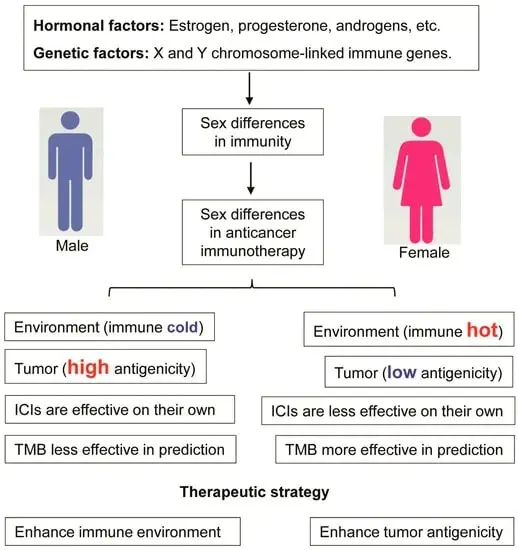
Nonostante le prove accumulate sul ruolo potenziale svolto dal sesso nell’influenzare l’efficacia dei farmaci, le differenze tra uomini e donne sono raramente esaminate in base al sesso. Questa mancanza di attenzione sull’effetto dell’associazione del sesso con l’efficacia dell’efficacia dell’immunoterapia basata sull’ICI può avere conseguenze negative significative, soprattutto perché questi trattamenti sono associati ad alta tossicità e ad alto costo del trattamento.
“Questi dati sono un campanello d’allarme basato sull’esperienza di centinaia di pazienti su questi farmaci”, afferma il dott. Lu-Yao. “Questi dati del mondo reale dimostrano che i risultati derivati dagli uomini potrebbero non essere applicabili alle donne ed è fondamentale progettare studi con potenza sufficiente per valutare l’efficacia del trattamento in base al sesso”.
Utilizzando set di dati più recenti, la dott.ssa Lu-Yao e i suoi colleghi intendono esaminare se esiste il rischio per le donne con altri tipi di cancro. Hanno anche in programma di collaborare alla ricerca per comprendere i modi in cui il sistema immunitario nelle donne differisce da quello degli uomini.
Lo studio è stato finanziato dal Sidney Kimmel Cancer Center.