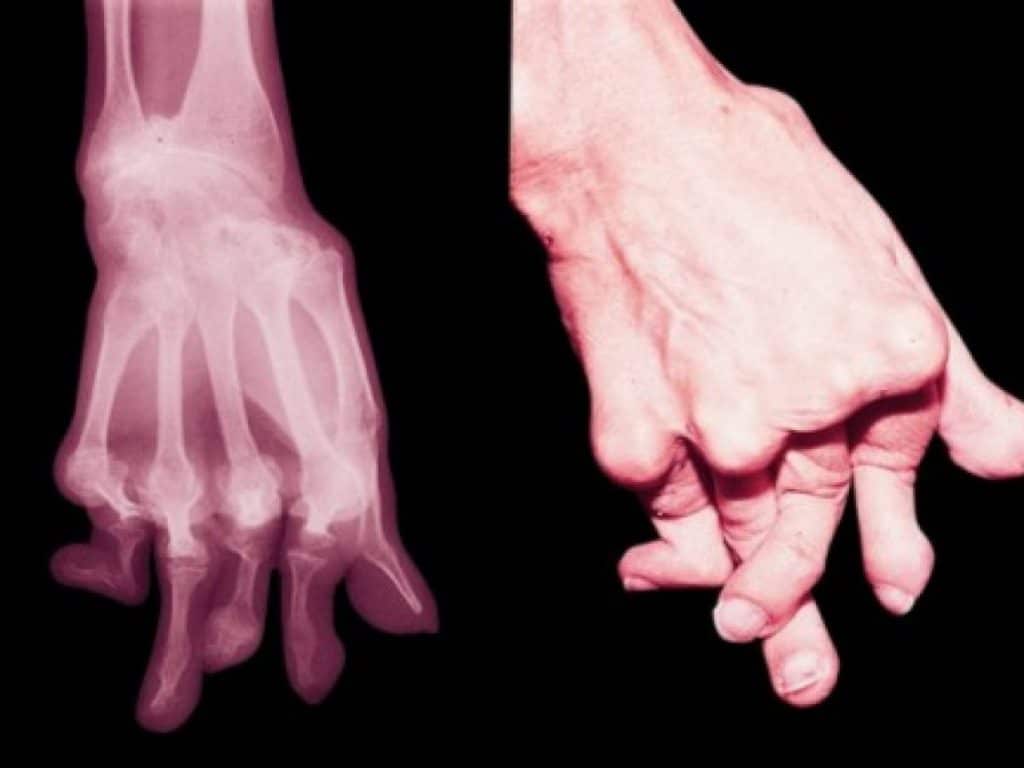
Le cellule di un tampone hanno rivelato biomarcatori per l’artrite reumatoide che potrebbero portare a un modo per diagnosticare e iniziare il trattamento prima che la malattia si sviluppi.
I risultati dello studio sono stati pubblicati sulla rivista scientifica Scientific Reports.
Biomarcatori dell’artrite reumatoide: ecco perché sono importanti
Durante la ricerca, gli studiosi della Washington State University e dell’Arthritis Northwest a Spokane, Washington, hanno identificato una serie di epimutazioni nelle cellule di donne con diagnosi di artrite reumatoide che erano distinte da quelle senza la malattia autoimmune dannosa per le articolazioni. Le epimutazioni sono fattori molecolari e processi attorno al DNA che regolano l’attività del genoma, indipendentemente dalla sequenza del DNA.
La scoperta potrebbe far avanzare il trattamento per l’artrite reumatoide, ha spiegato Michael Skinner, l’autore senior del della ricerca: “Se riusciamo a identificare questi pazienti dieci anni prima che la malattia si sviluppi, si apre un’intera arena di medicina preventiva a cui non avevamo accesso prima“, ha affermato Skinner, professore presso la School of Biological Sciences della WSU.
L’artrite reumatoide colpisce circa 200.000 persone negli Stati Uniti ogni anno con una prevalenza maggiore nelle donne rispetto agli uomini. Mentre gli attuali trattamenti farmacologici hanno un’efficacia limitata in molti pazienti che hanno già sviluppato la malattia, alcuni studi hanno dimostrato che i trattamenti iniziati nelle prime fasi della malattia possono causare la remissione dei sintomi.
Avere biomarcatori potrebbe consentire l’inizio del trattamento anche prima che inizino i primi segni, ha detto Skinner.
Per lo studio, i ricercatori hanno raccolto cellule buccali, utilizzando un tampone da due coorti di donne: un gruppo di 26 donne caucasiche di Spokane e un gruppo di 23 donne afroamericane di Los Angeles. In ogni gruppo, circa la metà delle donne aveva l’artrite reumatoide e l’altra metà fungeva da controllo.
Anche se vengono prelevate dalla guancia, le cellule buccali hanno permesso ai ricercatori di condurre un’analisi a livello dell’epigenoma. Traducendo letteralmente come “sopra” il genoma, un epigenoma è costituito da fattori chimici che possono modificare il genoma e cambiarne il comportamento. Sebbene non facciano parte del DNA stesso, le epimutazioni possono ancora essere trasmesse alle generazioni successive.
In questo studio, i ricercatori hanno trovato epimutazioni in aree chiamate regioni di metilazione del DNA, tra le donne di entrambi i gruppi che avevano l’artrite reumatoide. Lo studio è stato progettato per vedere se ci fossero differenze tra i gruppi razziali poiché gli afroamericani hanno mostrato alcuni segni di maggiore prevalenza di artrite reumatoide.
Mentre sono state notate alcune differenze, i ricercatori hanno trovato una grande sovrapposizione nelle epimutazioni tra le donne con artrite reumatoide di entrambe le razze, il che significa che i biomarcatori identificati contengono un forte segnale per la malattia.
“Sorprendentemente, la maggior parte dei siti di metilazione del DNA che abbiamo trovato coerenti tra i pazienti con la malattia erano associati a geni precedentemente noti per essere coinvolti nell’artrite reumatoide“, ha affermato Skinner.
I risultati aggiungono prove che la malattia è probabilmente sistemica, ha detto Skinner, il che significa che è stata trovata non solo nelle cellule del sistema immunitario coinvolte nello sviluppo dell’artrite reumatoide, ma in molte cellule diverse in tutto il corpo.
Il team di ricerca ha anche testato un tipo di cellula monocitaria immuno-correlata in campioni di sangue di una parte delle donne, ma le cellule buccali hanno mostrato anche le epimutazioni, indicando che un test diagnostico di tampone della guancia relativamente non invasivo potrebbe essere sviluppato per lo screening del malattia.
A livello mondiale, l’incidenza annuale dell’ artrite reumatoide è di circa 3 casi ogni 10.000 abitanti e il tasso di prevalenza è di circa l’1%, aumentando con l’età e raggiungendo un picco tra i 35 ei 50 anni. L’AR colpisce tutte le popolazioni, sebbene sia molto più diffusa in alcuni gruppi (p. es., 5-6% in alcuni gruppi di nativi americani) e molto meno diffusa in altri (p. es., i neri della regione dei Caraibi).
I parenti di primo grado di individui con AR hanno un rischio da 2 a 3 volte maggiore per la malattia. La concordanza della malattia nei gemelli monozigoti è di circa il 15-20%, suggerendo che i fattori non genetici giocano un ruolo importante. Poiché la frequenza mondiale dell’AR è relativamente costante, è stato ipotizzato che un agente infettivo ubiquitario svolga un ruolo eziologico.
Le donne sono colpite da AR circa 3 volte più spesso degli uomini, ma le differenze di sesso diminuiscono nei gruppi di età più avanzata. Nell’indagare se il più alto tasso di AR tra le donne potesse essere collegato a determinati fattori di rischio riproduttivo, uno studio danese ha rilevato che il tasso di AR era più alto nelle donne che avevano dato alla luce un solo bambino rispetto alle donne che avevano partorito 2 o 3 figli. Tuttavia, il tasso non è aumentato nelle donne nullipare o che hanno avuto una storia di gravidanze perse.
Anche il tempo trascorso dalla gravidanza è significativo. Nel periodo da 1 a 5 anni dopo il parto, è stato riconosciuto un ridotto rischio di AR, anche in quelli con marcatori HLA ad alto rischio. Anche il tempo trascorso dalla gravidanza è significativo. Nel periodo da 1 a 5 anni dopo il parto, è stato riconosciuto un ridotto rischio di AR, anche in quelli con marcatori HLA ad alto rischio.
Lo studio danese ha anche riscontrato un rischio più elevato di AR tra le donne con una storia di preeclampsia, iperemesi durante la gravidanza o ipertensione gestazionale. Secondo gli autori, questa parte dei dati suggeriva che nelle donne predisposte allo sviluppo dell’artrite reumatoide potesse esistere una ridotta adattabilità immunitaria alla gravidanza o che potesse esserci un legame tra il microchimerismo fetale (in cui le cellule fetali sono presente nella circolazione materna) e RA.
L’esito nell’AR è compromesso quando la diagnosi e il trattamento sono ritardati. Il decorso clinico dell’AR è generalmente caratterizzato da esacerbazioni e remissioni. Circa il 40% dei pazienti con questa malattia diventa disabile dopo 10 anni, ma gli esiti sono molto variabili. Alcuni pazienti sperimentano una malattia relativamente autolimitante, mentre altri hanno una malattia progressiva cronica.
L’intervento con i DMARD nell’AR molto precoce (durata dei sintomi < 12 settimane al momento del primo trattamento) offre la migliore opportunità per ottenere la remissione della malattia. Una migliore individuazione del danno articolare precoce ha fornito una visione precedentemente non apprezzata dell’ubiquità e dell’importanza del danno articolare precoce. Tuttavia, la previsione del decorso a lungo termine di un singolo caso di RA all’inizio rimane difficile, sebbene quanto segue sia correlato a una prognosi sfavorevole in termini di danno articolare e disabilità:
-
Genotipo HLA-DRB1*04/04
-
Alto titolo sierico di autoanticorpi (p. es., RF e ACPA)
-
Manifestazioni extra-articolari
-
Elevato numero di articolazioni coinvolte
-
Età inferiore a 30 anni
-
Sesso femminile
-
Sintomi sistemici
-
Esordio insidioso
In uno studio retrospettivo che ha utilizzato la regressione logistica per analizzare le valutazioni cliniche e di laboratorio in pazienti con AR che assumevano solo metotressato, gli autori hanno scoperto che le misure della proteina C-reattiva (CRP) e la conta delle articolazioni gonfie dopo 12 settimane di somministrazione di metotressato erano più associate a progressione radiografica alla settimana 52.
La prognosi dell’AR è generalmente molto peggiore tra i pazienti con risultati RF positivi. Ad esempio, la presenza di RF nei sieri è stata associata a una grave malattia erosiva. Tuttavia, l’assenza di FR non necessariamente fa presagire una buona prognosi.
Altri marker di laboratorio di una prognosi sfavorevole includono l’evidenza radiologica precoce di danno osseo, anemia persistente di malattia cronica, livelli elevati della componente C1q del complemento e la presenza di ACPA . In effetti, la presenza di ACPA e anticorpi anticheratina (AKA) nei sieri è stata collegata a una grave malattia erosiva e la rilevazione combinata di questi autoanticorpi può aumentare la capacità di predire la malattia erosiva nei pazienti con AR.
L’AR che rimane costantemente attiva per più di 1 anno può portare a deformità articolari e disabilità. Periodi di attività che durano solo settimane o pochi mesi seguiti da remissione spontanea fanno presagire una prognosi migliore.
Uno studio di Mollard et al su 8189 donne in una coorte osservativa statunitense che hanno sviluppato AR prima della menopausa ha riscontrato un maggiore declino funzionale nelle donne in postmenopausa rispetto a quelle in premenopausa. Inoltre, la traiettoria del declino funzionale è peggiorata e accelerata dopo la menopausa. Tuttavia, l’uso costante della terapia ormonale sostitutiva, l’avere una gravidanza e una maggiore durata della vita riproduttiva sono stati associati a un minor declino funzionale.
Questo studio è stato supportato da Epigenesys Inc. e dalla John Templeton Foundation. Oltre a Skinner, il team di ricerca comprendeva Gary Craig e Howard Kenney di Arthritis Northwest, che sono anche docenti clinici presso il WSU Elson S. Floyd College of Medicine di Spokane, nonché Eric Nilsson, Ingrid Sadler-Riggleman e Daniel Beck della WSU’s School di Scienze Biologiche.